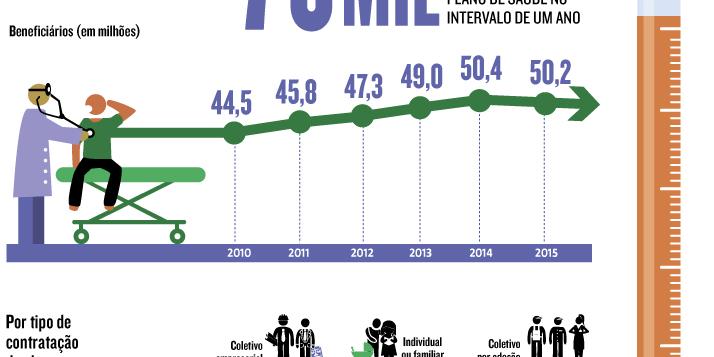
A saúde privada no Brasil está doente. Nos últimos 15 anos, cerca de mil planos de saúde foram fechados no país. Só no ano passado, 125 operadoras de todo o país tiveram registros cancelados, de acordo com informações da Agência Nacional de Saúde Suplementar (ANS). Destes cancelamentos, foram 37 voluntários e 88 compulsórios, quando a empresa não cumpre exigências legais e constata-se a existência de dívidas com a rede de prestadores de serviços de assistência, o que leva o órgão regulador a decretar a liquidação extrajudicial da operadora.
Um dos casos que ganhou repercussão na mídia nacional recentemente foi a falência da Unimed Paulistana. Em Minas, depois da Santa Casa Saúde, cuja carteira foi transferida para a Vitallis, Centermed e All Saúde deixaram o mercado. A última a dar adeus foi a Matermed. O diagnóstico não é bom e pode piorar.
“Claro que há um processo de consolidação setorial, com algumas empresas se fundindo a concorrentes ou sendo adquiridas, mas também há um processo de fechamento de empresas. Esse é um tema que merece ser acompanhado de perto pela sociedade para que se discuta quais são as causas que geram essa situação”, diz o superintendente-executivo do Instituto de Estudos de Saúde Suplementar (IESS), Luiz Augusto Carneiro.
Segundo ele, as operadoras de planos de saúde passam por um desafio muito grande para manter a sustentabilidade. Em 2007, o Brasil contava com 1.168 operadoras com beneficiários. No terceiro trimestre de 2015, esse número encolheu para 843 empresas.
Entre o conjunto de fatores que gera o desafio de sobrevivência, com problemas relacionados às receitas e despesas das operadoras, o executivo do IESS cita o processo de envelhecimento populacional sem o devido acompanhamento da precificação dos planos, a incorporação de tecnologia e a expansão dos custos operacionais, sem que haja os reajustes na mesma proporção.
“O que eu vejo são problemas administrativos e de gestão, que em nada têm a ver com a crise. E o pior é que a ANS favorece muito mais as operadoras do que o consumidor. Prova disso é a redução ou não aplicação das multas às empresas”, afirma a advogada especialista em Direito à Saúde Renata Vilhena Silva, do escritório Vilhena Silva Advogados.
Para Renata, que foi uma das fontes consultadas pelo Tribunal de Contas da União (TCU) para uma auditoria que analisa a regulamentação – ou falta dela – para os reajustes dos planos coletivos, causa estranheza o fato de que a Unimed Paulistana tenha quebrado no ano passado, mesmo sendo acompanhada pela agência reguladora desde 2009.
“A ANS deixa a desejar no cumprimento de seu papel, que é a fiscalização. O resultado disso é a judicialização da saúde, um processo mais caro, moroso e sofrido para o consumidor”, destaca. Em nota, a Associação Brasileira de Planos de Saúde (Abramge) informou que o fenômeno da judicialização na saúde vem afetando o conjunto de beneficiários, na medida em que sobrecarrega o custo das operadoras.
“O aperfeiçoamento da legislação é uma medida necessária para restabelecer a segurança jurídica dos contratos entre beneficiários e operadoras de planos de saúde”, afirmou. A entidade considera que o engessamento dos reajustes causou um desequilíbrio no resultado das carteiras de planos individuais. A ANS informou que a contratação de um plano deve ser pensada de acordo com as necessidades do consumidor e familiares. Feita a escolha, em caso de problema ou dificuldade de atendimento, ele deve procurar a operadora. Caso não seja atendido, a orientação é procurar a agência.
Portabilidade não garante as mesmas condições e valores
Para casos em que há o fechamento de uma operadora, a lei prevê o dispositivo da portabilidade. Pela regra, a operadora deve informar a todos os beneficiários a data inicial e final do período de portabilidade por qualquer meio que assegure a sua ciência. Caso contrário, o consumidor pode abrir denúncia na agência reguladora e recorrer à Justiça.
Apesar de o beneficiário estar protegido pela legislação, nem sempre as opções de portabilidade são de condições e valores equivalentes. “Carteiras de operadoras que são formadas por jovens e adultos sem problemas de saúde são cobiçadas. Mas aquelas que têm idosos e doentes não despertam interesse”, afirma a advogada Renata Vilhena.
O gerente do Procon da Assembleia, Gilberto Dias de Souza, diz que quando há interferência da ANS, o usuário recebe um documento que permite a transferência para outra operadora sem o cumprimento de novas carências.
“No caso de fechamento de uma operadora que seja conveniada com uma empresa, os patrões têm que disponibilizar outra opção aos empregados”, diz. Os usuários da Matermed, última a fechar em Minas, estão com a portabilidade determinada pela ANS até o dia 26 de março.
“Um único paciente de 78 anos gerou despesas da ordem de R$ 400 mil. Mas toda a receita da empresa era de R$ 60 mil. Não tive como sobreviver”, diz o presidente da Matermed, José Leal Domingues Filho. A saída foi deixar o ramo de planos de saúde e apostar no setor de medicina popular, com consulta no valor de R$ 50. “Também fazemos cirurgias a preços baixos. Uma operação na vesícula, por exemplo, custa no mercado R$ 7 mil. Cobramos R$ 3 mil”, diz.